Львиная морда болезнь. Прокаженная - это кто? Об истории болезни. Лечится ли лепра сейчас
Проказа была известна в глубокой древности.
Максимального распространения в Европе она достигла в XI и XII столетиях. Широкие государственные меры борьбы с ней, главным образом в форме огромного количества специальных изоляционных приютов-лепрозориев, имели своим результатом значительное сокращение числа заболеваний. В настоящее время проказа наблюдается главным образом в виде эндемических гнезд и спорадических, завозных, случаев.
Общее число больных проказой, по исчислению Роджерса, равно приблизительно 3 млн., по данным же Гигиенической комиссии Лиги наций, приближается к 4 млн.
Максимальное количество больных приходится на Азию и Африку. В Америке поражены главным образом северная часть Южной Америки. Сильно поражены острова Океании и Полинезии.
В Западной Европе больных проказой относительно немного.
В результате обследовательской и организационной работы, начатой в нашей стране в 1923 г., к настоящему моменту интернировано в специальные лепрозории около 1 500 больных.
Небольшие эндемические очаги у нас: дельта Волги, Северный Кавказ, Каракалпаюж, Казахстан.
Основные лепрозории: в Ленинградской области, в Московской, на Северном Кавказе, на Украине, в Узбекистане, в Туркменистане.
Спорадические (завозные) случаи проказы наблюдаются в разнообразных местах.
Этиология
Возбудителем проказы является «бацилла» Ганзен-Нейссера. Она имеет форму длинной прямой или слегка изогнутой палочки с заостренными концами. Обладает кислотоустойчивостью, несколько более слабой, чем палочка Коха, грамположительна, имеет жировую оболочку, чернеющую при обработке осмиевой кислотой. В пораженной ткани встречается в огромном количестве (при кожной форме проказы), часто располагается кучами наподобие «пачки сигар» внеклеточно в лимфатических щелях и сосудах или в клетках. При нервной проказе число палочек крайне мало. Наиболее частым источником инфекции, вероятно, служат выделения из носа, затем с открытых язв кожи и слизистой оболочки ротовой полости.

Продромальные явления при проказе мало характерны. Они сводятся к явлениям общей слабости, малокровия, сонливости, головным болям, различным, по временам обостряющимся, по временам исчезающим, парестезиям в виде повышенной болевой чувствительности, чувству ползания мурашек, покалыванию в коже, жжению, иногда невралгиям, подчас довольно жестоким болям в суставах, пояснице, психической депрессии. Довольно часто наблюдается лихорадка, нередко по типу малярийных приступов, со значительными повышениями температуры - до 40-41°. Рано и часто появляется состояние особой сухости в носовой полости, сопровождающейся повторными без видимой причины кровотечениями. Иногда развивается упорный насморк. Часто появляются адениты, особенно бедренных желез. Последние опухают довольно значительно, плотны, безболезненны, не склонны к нагноению. Перечисленные симптомы в различной комбинации и неодинаковой интенсивности могут продержаться несколько месяцев, даже лет, нераспознанные как проявления проказы и лишь с наступлением характерных изменений на кожном покрове или со стороны нервной системы впервые получают правильную оценку.
Клиническая картина
Принято различать:
кожную форму (lepra cutanea) или, как ее чаще называют, бугорковую (lepra tuberosa);
нервную (lepra nervosa) или пятнисто-анестетическую (lepra maculo-anaesthetica);
смешанную (lepra mixta).

Кожная форма.
Изменения кожного покрова (леприды) при проказе разнообразны как у отдельных больных, так и у одного и того же больного на различных этапах развития болезни; очень нередко одновременно наблюдаются смешанные в морфологическом отношении сыпи.
Пятнистые сыпи.
Сыпи при проказе нередко начинаются с появления эритематозных пятен величиной с ноготь мизинца, похожих по виду на сифилитическую розеолу. Цвет их розово-красный, форма круглая, овальная или неправильная, поверхность гладкая, при давлении диаскопом недавно появившиеся пятна исчезают. С течением времени окраска их изменяется постепенно, розово-красный цвет их переходит в желтоватый, бурый. Вследствие того, что высыпание происходит повторными вспышками, общая картина становится пестрой: наряду с недавно появившимися розово-красными эффлоресценциями встречаются темно-красные, буровато-красные, бурые. На более старых пятнах появляется мелкопластинчатое шелушение.
Своеобразны изменения чувствительности кожи: вначале на пятнах имеется ясная гиперестезия, позже отчетливо выступает анестезия с потерей болевой, температурной и, позже, тактильной чувствительности.
Нередко эритематозная стадия пятен очень кратка. Быстро на первый план выступают расстройства пигментации в форме гиперхромии или ахромии: в первом случае первоначальный розово-красный цвет пятен скоро переходит в охряно-желтый или бурый, во втором - пятна обесцвечиваются, становятся совершенно белыми. Такие пятна большей частью отличаются более крупными размерами - диаметром в 2-3 см, в ладонь, нередко располагаются симметрично или по ходу того или другого нерва.

Наряду со сравнительно небольшими по размерам изолированными пятнами в результате периферического разрастания их или слияния соседних эффлоресценций возникают иногда сплошные, занимающие более крупные участки кожного покрова пятнистые очаги, очерченные неправильными, нередко причудливыми контурами. Встречается и диффузная, распространенная краснота похожая с первого взгляда на рожистую.
При обратном развитии более крупных эффлоресценций могут образоваться кольцевидные элементы со слегка атрофичным центром и венчиком буровато-красного цвета по периферии.
Наиболее частая локализация пятнистой лепры: кожа лица, туловища, разгибательных поверхностей конечностей, ягодиц.
Течение
Пятнистые высыпи в начальном периоде проказы, обыкновенно продержавшись довольно продолжительное время, исчезают бесследно с тем, чтобы позже появиться вновь. Нередки случаи проказы, где в течение ряда лет болезнь проявляется на коже рецидивами исключительно таких пятнистых сыпей. Но наряду с этим и даже чаще на смену им развиваются сыпи другого порядка, состоящие из бугорков, более объемистых узлов, поверхностных или глубоких инфильтратов.
Бугорковые сыпи.

Основным элементом бугорковых высыпаний является своеобразный по внешнему виду и течению узелок, которому присвоено название «лепрома», или лепрозный бугорок. Он может появиться на совершенно неизмененной коже. Это - полушаровидный или слегка уплощенный, резко отграниченный от окружающей кожи узелок величиной от конопляного зерна, чечевицы до горошины. Окраска его неодинакова в зависимости от длительности существования, локализации, глубины залегания в толще кожи, то бледно-розовый с желтоватым нюансом, не резко отличающийся по цвету от окружающей кожи, то насыщенно красный с отчетливым синюшным оттенком на дистальных частях конечностей, то едва просвечивающий через кожу блекло-синюшный (на ушных раковинах), то желтоватый и совершенно бурый, если продержался на коже уже долго.
Поверхность бугорков гладкая, не шелушащаяся, часто она блестит, имеет вид как бы смазанной салом. Очень нередко, особенно на более крупных бугорках, явственно видны телеангиоэктазии. Наощупь бугорки плотноваты, скорее, пожалуй, плотно эластичны. Довольно часто легко определяется гиперестезия - на недавно появившихся, анестезия - в центре уже вступивших в стадию обратного развития бугорков. Располагаются бугорки или изолированно, или сливаются друг с другом в более или менее крупные бугристые бляшки инфильтрата.

Бугорки могут существовать без видимых изменений много недель, месяцев. Обратная эволюция их идет двояким путем:
или путем «сухого» разрешения - бугорок становится мягче, уплощается, начинает шелушиться и превращается в итоге в пятно, атрофичное и бледное в центре и пигментированное по периферии;
или на вершине бугорка появляется эрозия с красным зернистым дном, мало-помалу углубляющаяся и превращающаяся в язву, покрытую грибовидными грануляциями на дне и окруженную плотным, иногда мозолистым, развороченным краевым валиком; гнойное отделение язвы ссыхается в корки. Такие язвы заживают рубцами, вначале пигментированными, затем обесцвечивающимися.
Локализация бугорков разнообразна. Чаще они располагаются на лице и разгибательных поверхностях конечностей.
Лепрозные инфильтраты.

Изолированные вначале бугорки склонны путем слияния превращаться в более диффузные инфильтраты. Последние нередко возникают и непосредственно из пятен, которые постепенно приподнимаются над общим уровнем кожи и превращаются в бляшки со сравнительно гладкой поверхностью. Наконец, в некоторых случаях диффузный инфильтрат развивается первично, в видимо нормальной коже. Окраска, консистенция, вторичные изменения и обратная эволюция их аналогичны таковым при изолированных бугорках.
Располагаясь на лице, именно в области бровей, на лбу, носу, щеках, подбородке, инфильтраты придают ему совершенно своеобразный вид, известный под именем facies leonina за выраженное сходство с мордой льва.
При глубоких инфильтратах процесс захватывает не только кожу во всей ее толще, но и подкожную клетчатку, может распространиться до костей. Сопровождающий его застой лимфы и крови обусловливает развитие хронических отеков с разращением соединительной ткани, в результате развивается, особенно на нижних конечностях, слоновость. Глубокие инфильтраты склонны подвергаться язвенному распаду, который может перейти на надкостницу, кости, связки, в результате возникают увечья. Так, при поражении кистей или стоп гибнут и отпадают отдельные фаланги, целые пальцы и т. д. Последующее рубцевание ведет к резким обезображиваниям, к значительным дефектам (lepra mutilans).
Лепрозный пемфигус.

Лепрозный пемфигус часто бывает ранним проявлением нервной проказы, но встречается также и в позднем периоде проказы как нервной, так и кожной. Довольно часто наблюдаются рецидивные высыпи лепрозного пемфигуса. На видимо нормальной коже нередко после предшествующих невралгических ощущений, жжения, покалывания появляются крупные, до голубиного яйца и больше, пузыри, наполненные прозрачной жидкостью, по истечении нескольких дней содержимое пузырей мутнеет, становится гнойным. Вскрывшиеся пузыри покрываются корками, под которыми располагается сравнительно поверхностная язва. Последняя заживает часто депигментированным рубцом; характерным признаком его является анестезия. Излюбленная локализация пузырей - разгибательные поверхности локтевых и коленных суставов, кисти и стопы, реже они появляются на лице и других участках.
Поражение волос
Одним из первых признаков лепры является выпадение бровей и именно наружной половины их. Реже выпадают борода и усы, волосы на голове в большинстве случаев сохраняются полностью.
Поражения слизистых оболочек
Чаще всего поражается слизистая оболочка носовой полости. Весьма возможно, что отсюда и начинается проказа, по крайней мере, в значительном числе случаев. В выраженных случаях кожной проказы поражение здесь локализуется в 90-95%. Наиболее обычными изменениями на слизистой являются то ограниченные, то диффузные, сравнительно поверхностные, иногда глубокие и более или менее массивные инфильтраты темно-красного, синюшно-красного цвета. Они располагаются главным образом на хрящевой части носовой перегородки. Как правило, на них скоро появляются эрозии или язвы, покрывающиеся более или менее массивными кровянисто-гнойными корками. В результате этих изменений развиваются упорные насморки с повторными кровотечениями, носовые ходы нередко настолько суживаются, что носовое дыхание становится затруднительным или даже невозможным. Изъязвление инфильтратов может обусловить прободение носовой перегородки, и даже полное ее разрушение, обычным последствием которого является западение носа у границы костной и хрящевой частей носа. Костная часть, перегородки и носовые косточки поражаются значительно реже, кожный покров носа чаще сохраняется.

Довольно часто поражается слизистая оболочка полости рта, в частности, твердого и мягкого неба, реже десен, миндалин, щек.
Здесь развиваются то плоские, то возвышенные изолированные узлы или сливающиеся, склонные к изъязвлению инфильтраты. Язык вовлекается в процесс часто, причем наблюдается либо диффузная поверхностная инфильтрация, либо глубоко проникающие в его толщу инфильтраты, вызывающие значительное увеличение объема языка. На корне и на краях его, особенно в области коренных зубов, нередко развиваются изолированные или сливающиеся, склонные к распадению бугорки. Нередко на поверхности уплотненного и увеличенного языка видны глубокие борозды, особенно посредине.
Распространение процесса на надгортанник, черпаловидные хрящи, ложные и истинные голосовые связки не составляет редкости. Вначале, пока инфильтрация поверхностна, заболевание гортани сказывается лишь охриплостью голоса. При глубоких инфильтратах, распадении их, последовательном рубцевании язв дело нередко кончается полной афонией, может возникнуть стеноз гортани со всеми его последствиями.
Поражение лимфатической системы
Лимфатическая система нередко поражается еще до появления типичных сыпей на коже. Особенное значение имеет раннее опухание лимфатических желез, главным образом бедренных, они увеличиваются в размерах (до куриного яйца), плотны, не болезненны. В добытом путем аспирации шприцем соке их легко обнаруживаются возбудители проказы.
Лимфангоиты - тоже нередкое явление. Своеобразный вид имеют древовидно разветвляющиеся плотные, толстые лимфангоиты на нижних и верхних конечностях, находящиеся в связи с пораженными лимфатическими железами.
Заболевания внутренних органов. Специфические заболевания внутренних органов, в общем, представляются мало характерными, и развиваются обычно в далеко зашедших случаях проказы.
Лепрозный орхит, или орхэпидидимит, наблюдается приблизительно у 35% больных. Чаще всего дело начинается с появления плотных узелков разных размеров в придатке яичка, склонных сливаться в бугристые, почти неболезненные вначале инфильтраты. Затем такие же изменения развиваются постепенно в яичке. Течение лепрозного орхоэпидидимита хроническое. Обычный исход - медленно прогрессирующий склероз как яичка, так и придатка, ведущий к импотенции вследствие азооспермии. Сведения о поражении яичников менее полны. Несомненно, что и они заболевают часто, этим объясняется стерильность многих лепрозных женщин. При заболевании в детском возрасте обычно признаков полового созревания у женщин не наступает.

Поражение глаз
Специфическое заболевание глаз встречается в 60-75%. До 22% лепрозных слепнут. Лепрозные палочки при микроскопическом исследовании найдены во всех частях глаза. Чаще всего заболевает радужная оболочка, затем - роговая, реже веки и конъюнктива. На конъюнктиве наблюдается гиперемия с явлениями катаракта, сравнительно редко - лепромы. Под именем pannus leprosus разумеют поражение конъюнктивы глазного яблока, сказывающееся появлением плоских инфильтратов желто-буроватого цвета, сливающихся друг с другом и образующих валик, окружающий роговицу. В склере встречаются диффузные инфильтраты и мелкие узелки. На роговой оболочке развиваются keratitis punctata, keratitis parenchymatosa. Наиболее частым поражением являются иридоциклиты - главная причина слепоты у лепрозных. Кожа век - частая локализация лепрозных инфильтратов: распадение их и следующее рубцевание нередко имеют своим последствием заворот века.
Поражение нервной системы
При описании кожной проказы можно ограничиться лишь указанием на расстройства чувствительности кожи, упомянув, однако, что и другие нарушения нервной системы здесь не составляют исключения.
Расстройства чувствительности пораженной кожи, помимо различного рода парестезий продромального периода, заключаются в постепенном угасании сначала болевой чувствительности, затем температурной и, наконец, тактильной. Обыкновенно полная анестезия наблюдается в центральных частях эффлоресценций.
Со стороны психической сферы у больных проказой нередки различного рода расстройства, преимущественно депрессивного характера.
Нервная форма Lepra nervosa (lepra maculo-anaesthetica, lepra anaesthetica).

Эта форма проказы также начинается, по-видимому, всегда с изменений кожного покрова в форме вышеописанных пятнистых или пемфигоидных сыпей. Однако центр тяжести в клинической картине занимают расстройства со стороны нервной системы, в основе которых лежат периферические невриты и полиневриты. Чаще всего поражаются поверхностные нервы предплечья и шейного сплетения, при прощупывании нервные стволы представляются подчас очень резко утолщенными цилиндрическими шнурами или обладают многочисленными узловатыми вздутиями наподобие нити бус. Нередко утолщение их настолько значительно, что они, приподнимая кожу в форме возвышенных тяжей, определяются просто глазом, без пальпации. Пораженные нервы, вначале болезненные, затем с развитием анестезий становятся нечувствительными к давлению.
Невриты обусловливают целый ряд расстройств. Часто наблюдаются невралгии, чрезвычайно жестокие и упорные. Вначале на кожном покрове по ходу больного нерва определяется отчетливая гиперестезия, иногда она ограничивается отдельными участками кожи, особенно в области сыпных элементов. Невралгии обычно держатся долго, до тех пор, пока инфильтрация нервных стволов не подвергнется обратному развитию и последние не превратятся в плотные соединительнотканные, совершенно не чувствительные к давлению тяжи. Гиперестезия обычно сравнительно скоро сменяется анестезией. Последняя чаще всего наблюдается на конечностях, но может распространиться и на весь кожный покров, нередко она оказывается симметричной, поражает все конечности, причем, появляясь впервые на дистальных частях, постепенно поднимается вверх. Довольно часто анестезия определяется на отдельных сегментах туловища - в форме «пояса» на груди, животе или пояснице, иногда симметрично на обеих ягодицах. Граница анестезии, как правило, нерезкая. Наиболее частой является потеря болевой чувствительности. Нередко аналгезия сочетается с термической анестезией - обстоятельство, объясняющее столь обычные, подчас глубокие ожоги у больных проказой. Значительно реже встречается потеря тактильной чувствительности. Чувство движения и пространства в подавляющем большинстве случаев сохраняется в полной мере, поэтому атаксия у лепрозных - исключительное явление. Не составляют редкости извращения чувствительности, например, горячий предмет ощущается как холодный и наоборот. Далее - запаздывание ощущений: горячий предмет вначале дает ощущение прикосновения и лишь позже - тепла.

Двигательные расстройства развиваются позднее расстройств чувствительности и проявляются атрофией мышц, главным образом конечностей и лица. Поражение тоже бывает симметричным, однако это не составляет правила, сильнее заболевают разгибатели. На конечностях первыми атрофируются мелкие мышцы кистей и стоп, затем - предплечий и голеней. На кистях атрофия начинается с мышц большого пальца, мизинца и межкостных, особенно между большим и указательным пальцами в силу меньшего поражения сгибателей они получают над разгибателями перевес, и пальцы принимают когтевидное положение. На нижних конечностях первыми поражаются мышцы подошвы.На лице очень часто атрофии подвергается круговая мышца век, в результате чего развивается lagophthalmus - невозможность произвольного закрывания глазной щели. Атрофия лицевых мышц резко сказывается на мимике лица: оно приобретает грустное, неподвижное, маскообразное выражение.
Поражение мышц губ обусловливает расстройство речи, произношение становится невнятным, особенно губных звуков.
Трофические расстройства занимают в клинической картине проказы видное место. Уже в самом начале заболевания выступают на сцену различные нарушения этого порядка. Выше было упомянуто о повышенном салоотделении, дающем картину seborrlioeae oleosae, когда кожа представляется жирной, обильно смазанной салом. Эта гиперфункция сальных желез сменяется в дальнейшем течении болезни гипофункцией, уменьшением или даже прекращением салоотделения. В результате последнего кожа становится сухой, теряет свою эластичность, легко трескается. Совершенно аналогичные расстройства наблюдаются и со стороны потовых желез, начальная повышенная потливость позже сменяется анидрозом. К числу трофических расстройств следует отнести часто встречающиеся, особенно при нервной форме проказы, депигментации, напоминающие собой витилиго, отличающиеся от последнего анестезией обесцвеченных пятен. Далее, мутиляции кистей и стоп, развивающиеся не путем язвенного распада лепрозных инфильтратов кожи и глубоко лежащих частей, как это имеет место при бугорковой проказе, а путем постепенного размягчения и рассасывания костей фаланг без разрушения кожи. В результате стопы и кисти часто принимают своеобразную форму лапы тюленя, само собой разумеется, что функции конечностей при этом более или менее резко нарушаются.
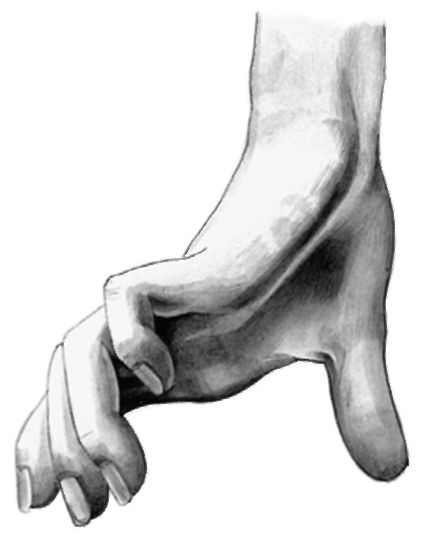
Очень частое трофическое расстройство представляют собой прободающие язвы стопы, характеризующиеся своей значительной глубиной, исключительно торпидным течением и полной анестезией.
Смешанная форма (Lepra mixta).
Под этим названием разумеют те случаи лепры, где специфические изменения кожного покрова в форме выраженных бугорковых сыпей и инфильтратов комбинируются с более или менее сильно развитыми изменениями в нервной системе. Провести резкую грань между кожной и нервной формами проказы нельзя. Дело идет лишь о простом преобладании то кожных, то нервных симптомов.
Течение проказы
Исключением является быстрое течение проказы: при явлениях высокой лихорадки, быстро нарастающей кахексии заболевание через несколько месяцев заканчивается смертью. Как правило, проказа по своему течению является болезнью исключительно хронической, затягивающейся на многие годы, даже на несколько десятилетий.
Средняя продолжительность течения кожной формы проказы 10-11 лет, а нервной - 17 лет, однако нередки случаи, затягивающиеся на 20-30 и более лет. В течении болезни наблюдаются повторные улучшения и обострения. Ремиссии иногда бывают настолько значительными, что субъективные и объективные симптомы лепры исчезают полностью. Обострения характеризуются приступами лихорадки с ознобами и повышениями температуры (от нескольких десятых градуса до 40° и выше - то типа лихорадки, то с резкими колебаниями в течение суток до 2-3°), нарастающей слабостью, усилением невралгических явлений, гиперестезии, появлением новых высыпаний и обострением существующих сыпей. Длительность периодов обострений очень разнообразна - от нескольких дней до многих месяцев. Частота и интенсивность их тоже неодинаковы. В некоторых случаях течение болезни отличается исключительной торпидностью, равномерностью, мало сказываясь на общем состоянии больных; в других - частые и резкие обострения очень ослабляют больных, ведут к неуклонно нарастающей кахексии и к смерти.

Гистопатологическая картина
Гистопатологическая картина при lepra cutanea своеобразна. В свежей лепроме под сохранившимся и почти не измененным (слегка атрофированным в одних случаях, или умеренно акантозироваиным - в других) эпидермисом располагается гнездами клеточный инфильтрат. Между ним и эпидермисом обычно видна узкая прослойка нормальной по строению волокнистой соединительной ткани. От нее идут узкие отпрыски вглубь дермы, отделяющие гнезда инфильтрата друг от друга. Инфильтрат может занять все протяжение кожи, от области сглаженных сосочков до подкожной клетчатки включительно, где он распространяется по прослойкам между жировыми дольками. Состоит он главным образом из эпителиоидных клеток, фибробластов, в меньшем количестве - лимфоцитов, немногочисленных плазматических и тучных единичных гигантских клеток и, наконец, из большого количества совершенно своеобразных клеточных элементов, известных под именем лепрозных клеток. Это - крупные клетки различной формы с пенистой протоплазмой, в которой видны многочисленные вакуоли; ядро бледное, плохо окрашенное, нередко сплющенное, располагается большей частью у края клетки и часто совершенно не видно. При окраске препаратов по специальным методам (например, по Ziehl) оказывается, что вакуоли лепрозных клеток выполнены бациллами Ганзена, частью вполне сохранившимися, частью распавшимися. Количество бацилл, так же как и наполненных ими клеток, колоссально. Эти образования патогномоничны для лепры. Помимо этого, возбудители лепры встречаются то кучками, то в виде единичных экземпляров. Они располагаются или в просвете лимфатических щелей и кровеносных сосудов, в эндотелиальных клетках, или лежат совершенно свободно вне клеток.

Строма кожи в пределах инфильтрата очень разрежена, сохраняется лишь в форме тонких пучков соединительнотканных волокон. Придатки кожи - волосяные фолликулы, сальные и потовые железы, как правило, атрофируются, часто даже исчезают полностью. Кровеносные сосуды или расширены и переполнены кровью, или стенки их утолщены в результате более или менее сильно выраженного эндо- и периваскулита. Нередко дело доходит до полной облитерации просвета сосудов.
Помимо только что описанной обычной картины лепромы можно, правда, значительно реже, встретить туберкулоидное строение грануломы, вполне схожее с тем, которое мы привыкли, видеть при туберкулезе.
При lepra nervosa изменения иные. Здесь патогномоничных лепрозных клеток, как правило, нет. Бациллы Ганзена встречаются сравнительно редко и в ничтожном количестве. Периваскулярная инфильтрация носит характер простого хронического воспаления, состоит преимущественно из лимфоцитов, плазматических клеток, небольшого количества полинуклеаров, единичных тучных клеток, размножившихся соединительнотканных элементов. Иногда встречаются инфильтраты туберкулоидной структуры. Изменения в нервах кожи сводятся к картине интерстициального неврита, начинаются с незначительного утолщения периневрия вследствие инфильтрации его лимфоцитами и плазматическими клетками, позже инфильтрат переходит на эндоневрий. Последовательное рубцовое перерождение инфильтрата ведет к гибели нервных элементов. Бациллы Ганзена, и то в единичных экземплярах, встречаются лишь в начале процесса в соединительной ткани пери- и эндоневрия, располагаясь внутриклеточно или в лимфатических щелях.

Прогноз проказы ясен из изложенного: при рациональной терапии можно и следует рассчитывать на продолжительные ремиссии в течении болезни и даже на ремиссии настолько полные, что они граничат клинически с излечением. Безупречным критерием излечения проказы мы не обладаем. Жизнь учит, что и после длительных полных ремиссий могут наступить вспышки болезни.
Диагноз
Распознать проказу в выраженных случаях нетрудно. Прав Дарье, когда он говорит: «Следует лишь помнить о проказе, чтобы не проглядеть ее». Вышеописанные клинические признаки проказы и прежде всего своеобразные сыпи и расстройства чувствительности (анестезия в первую очередь) должны натолкнуть на мысль о лепре. Анамнестические данные о пребывании в очагах эндемии проказы всегда усиливают подозрения. Окончательное распознавание устанавливается на основании результатов бактериоскопического исследования. Чаще всего прибегают к исследованию носовой слизи, вернее - соскоба с инфильтрированной оболочки носа, добытого платиновой лопаточкой или петлей. В препаратах, окрашенных по методу Циль-Нильсена, типичные по своей форме и расположению палочки Ганзена находят без труда в большинстве случаев кожной лепры. При нервной форме сплошь и рядом исследование носовой слизи не приводит к цели. Очень практично исследование на палочки проказы пунктата бедренных или паховых лимфатических желез. Прекрасные результаты дает исследование мазков, изготовленных из сока биопсированных лепром.
Кожную проказу чаще всего смешивают с проявлениями сифилиса.
Профилактика
Основными профилактическими мерами против распространения лепры с давних пор считались:
по возможности полный учет всех больных проказой;
обеспечение каждому лепрозному возможности длительного лечения;
изоляция всех случаев так называемой «открытой» лепры (язвы, риниты и т. п.).

Изоляция больных проказой проводилась с незапамятных времен. Она выразилась в организации для них особых приютов - лепрозориев, число которых в одной Европе в свое время превышало 19 тысяч. О значении этих мероприятий говорит вся история борьбы с лепрой.
В СССР планомерная борьба с проказой на основах советской медицины начинается с постановления Совета народных комиссаров СССР от 10 июля 1923 г., возлагающего на Наркомздрав ведение точного учета всех больных проказой и заботу об обязательной изоляции больных, представляющих опасность для окружающих, в лепрозориях или на дому в условиях, вполне ограждающих от опасности распространения заразы.
Лечение
Абсолютно специфических средств против проказы нет. Чаще всего применяется чаульмугровое масло. Его назначают перорально в возрастающих дозах от 2 до 200 и более капель в сутки в желатиновых капсулах из-за противного вкуса. Сколько-нибудь длительные приемы чаульмугрового масла вызывают резкие расстройства со стороны желудочно-кишечного аппарата - отрыжки, тошноты, поносы и позже запоры вследствие атонии кишечника.
С целью избежать этих расстройств применяют подкожные и внутримышечные впрыскивания масла в различных комбинациях. Впрыскивать их нужно 2 раза в неделю в подкожную клетчатку или внутримышечно по 1-2 см3. Недостаток этих впрыскиваний - их сильная болезненность. Путем дробной перегонки получены этиловые эфиры жирных кислот чаульмугры. В настоящее время в различных странах применяется целый ряд таких препаратов. Из них хорошие результаты дает мугроль, для уменьшения бурной общей и местной реакции к нему прибавлено 2% йода. Впрыскивания назначают 1-2 раза в неделю по 1,0-5,0. Получены также натронные соли жирных кислот чаульмугры - Natrium gynocardicum и Alepol. Мугроль применяется и в форме втираний в кожу по 1,0-3,0.
Роджерс добыл из трескового жира натронную соль - Natrum morrhuatum и предложил ее для лечения проказы. Ее применяют для внутривенных вливаний 1-2 раза в неделю по 0,5-2,0. Результаты, судя по отзывам, пестры. Гамза предложил впрыскивания тимола, завоевавшие себе многих приверженцев. Впрыскивать через 4 дня по 4,0 внутримышечно в течение месяца, затем по 1 разу в неделю. Впрыскивать внутримышечно через 4 дня в нарастающих дозах 0,2-0,4-0,6-0,8 см3.
Применялись и разнообразные другие средства: препараты золота, меди, сурьмы, сальварсана и т. п. Широкого распространения они не получили.
Роль подсобных средств играют некоторые методы неспецифической терапии. Сюда относятся лактотерапия, пептонотерапия, аутогемотерапия, замораживание лепром снежной угольной кислотой, лечение ваннами из нафталанкой нефти и др.
Несмотря на то что ранее это заболевание считалось неизлечимым и смертельно опасным, современная медицина располагает лекарствами для лечения проказы. С помощью антибиотиков можно избавиться от болезни за несколько месяцев.
Возбудитель лепры – бактерия Mycobacterium leprae. Она размножается в организме человека очень медленно. Ее изучением занимается наука микробиология. Возбудитель заболевания схож с микобактериями туберкулеза. В микробиологии Mycobacterium leprae был открыт в 1874 году.
Другое название проказы — болезнь Хансена (в честь ученого, который открыл бактерию Mycobacterium leprae).
Инкубационный период составляет от 2 до 20 лет, то есть симптомы лепры могут появиться спустя 20 лет после заражения. В среднем заболевание дает о себе знать через 3-10 лет.
Виды
Существует 4 вида проказы:
- лепроматозная (черная проказа);
- туберкулоидная (белая лепра);
- недифференцированная;
- смешанная.
Эти разновидности отличаются количеством и местом локализации язв.
Лепроматозная
Для этой разновидности характерно быстрое размножение бактерий, из-за чего на кожном покрове образуются узлы (лепромы) или бляшки с чешуйчатой поверхностью. Кожа утолщается, появляются складки.
Характерным симптомом лепроматозной формы является «львиная морда».
Лепра отличается сложным течением. Выпадают брови, искажаются черты лица, нарушается мимика, западает спинка носа, разрастаются мочки ушей.
При этом виде поражается не только кожа и нервы, но также лимфатические узлы, слизистая глаз и внутренние органы. Первые симптомы такие:
- заложенность носа;
- носовые кровотечения;
- затрудненное дыхание;
- охриплость голоса, ларингит;
Чаще всего страдает лицо, запястья, локти, ягодицы, колени, почки и половые органы.
Черная проказа наиболее заразная и опасная, поскольку может привести к летальному исходу.
Туберкулоидная
При этой форме поражается кожный покров и периферические нервы, внутренние органы остаются не тронутыми.
Проказа начинается с появления красных или белых пятен на коже с четкими контурами, иногда они покрыты чешуйками. Со временем они увеличиваются в размерах и возвышаются над поверхностью кожного покрова, их середина, наоборот, западает. На этом участке волосы становятся белыми и выпадают, кожа теряет чувствительность.
Поражение нервов приводит к атрофии мышц, особенно это ощущается, если поражены конечности. Происходят деструктивные изменения костей и суставов.
Симптомы туберкулоидной лепры могут самостоятельно исчезать.
Данный вид болезни чаще локализуется на кистях рук и стопах.
Недифференцированная
Типичные кожные проявления отсутствуют. Симптомами является полиневрит с параличом и изъязвление конечностей.
Смешанная
Этот вид включает в себя признаки лепроматозной и туберкулоидной лепры.
Симптомы
Первые признаки проявляются на кожном покрове. Меняется цвет кожи, появляются узлы, пятна, папулы и бугорки. Далее, поражается слизистая рта, глаз и носа, а также нервы, которые располагаются на поверхности кожи. Исчезает чувствительность нервных окончаний.
Патанатомия лепры (патологическая анатомия болезни) выглядит так: в первую очередь поражаются те участки кожного покрова, которые постоянно контактируют с воздухом (лицо и руки). Образования можно заметить на ушных раковинах, локтях, запястье и ягодицах.
В запущенных случаях поражаются глубокие слои кожи, симптомы проказы выглядят так:
- язвы на коже, некроз тканей;
- выпадение бровей и ресниц;
- высыпания на слизистых носа и рта;
- деформирование лица или конечностей вследствие повреждения нервов и отмирания тканей;
- онемение конечностей;
- сосудистые нарушения;
- увеличение паховых и подмышечных лимфоузлов.
Пациент испытывает недомогание и слабость. На более поздних стадиях разрастаются мочки ушей, часто случаются носовые кровотечения, затрудняется носовое дыхание.
Если человек несвоевременно обратился за медицинской помощью, то высок риск того, что у него останутся внешние уродства.
Бактерии лепры не способны вызывать отмирание пальцев и не приводят к деформации облика. Некроз развивается на фоне присоединения вторичной бактериальной инфекции, которая попадает из-за травм кожного покрова.
Как передается проказа?
Проказа является редким заболеванием, особенно в странах с холодным климатом, но, тем не менее, ею болеют более 11 млн. человек во всем мире. Чтобы не заболеть, нужно знать, как передается болезнь. Заразна лепра или нет?
Возбудитель проказы передается при контакте с кожей больного человека, но заразиться можно только при длительном прикосновении. Заражаются проказой и воздушно-капельным путем, если слюна больного попадет в дыхательные пути здорового человека.
Заболевание распространено в Африке, Азии, Японии, Корее, Центральной и Южной Америке. Дети более восприимчивые к бактерии Mycobacterium leprae, нежели взрослые.
В группу риска входят такие категории населения:
- дети;
- люди с хроническими, осложненными инфекционными процессами, болезнями;
- пациенты, страдающие алкоголизмом или наркоманией.
Какой врач лечит лепру?
При подозрении на лепру нужно обратиться к дерматологу и инфекционисту. Может понадобиться консультация офтальмолога и невролога.
Диагностика
Поставить диагноз на основании внешнего осмотра невозможно. Болезнь нужно дифференцировать с эритемой, сифилисом, саркоидозом и опоясывающим лишаем.
Диагностика лепры включается лабораторные и бактероскопические исследования, а именно:
- соскоб кожи или слизистой;
- пункция лимфатических узлов;
- реакция на лепромин (для установления формы проказы);
- пробы с гистамином и никотиновой кислотой.
Лечение
Проказу лечат в специализированных медицинско-профилактических учреждениях – лепрозориях. Больные с таким диагнозом должны проходить терапию изолированно от других людей. В развитых странах пациентов с лепрой в такие учреждения уже не помещают.
В России существует 4 лепрозория.
Лечение лепры – процесс сложный. Чем раньше человек обратился в больницу, тем выше шансы вылечить болезнь.
Результат лечения зависит от стадии лепры и правильности схемы терапии. На выздоровление уходит от 6 месяцев до года. Если у больного тяжелая стадия лепры, тогда лечение более продолжительное.
Основу медикаментозной терапии составляют антибиотики, НПВС и специальные препараты от проказы. Вид и схему антибактериальной терапии назначает врач индивидуально для каждого пациента.
Медикаментозное лечение:
- противолепрозные средства (Протионамид, Пиразинамаид, Клофазимин, сульфоновые преператы Дапсон, Сульфетрон и Димоцифон);
- антибиотики (Рифампицин, Дапсон, Кларитромицин, Офлоксацин);
- противовоспалительные средства (преднизолон и ацетилсалициловая кислота);
- иммуномодуляторы (Тимоген, Левомизол).
Лечение должно быть комплексным. Курс может дополняться гепатопротекторами, препаратами железа, витаминными комплексами и вакцинацией БЦЖ.
Препарат Дапсон тормозит развитие заболевания.
Сульфоновые препараты незаменимы для предотвращения развития осложнения, но их нельзя применять в таких случаях:
- болезни печени, кроветворных органов и почек;
- пороки сердца;
- гастроэнтериты;
- органические заболевания нервной системы.
Для лечения лепры можно использовать Талидомид – снотворно-седативный препарат, который подавляет иммунную систему. Он устраняет симптоматику болезни.

Кроме медикаментов, для лечения проказы применяют физиотерапевтические процедуры и лечебную гимнастику. Главная цель ЛФК – предупреждение развития невритов, контрактур и амиотрофий.
Некоторым больным требуется помощь психотерапевта.
Осложнения
Последствия зависят от вида лепры, места ее локализации и своевременности лечения. У человека могут возникнуть такие осложнения:
- подошвенные язвы;
- кератит, ларингит;
- хронические носовые кровотечения из-за деформации носа;
- язва роговицы, лагофтальм, глаукома, слепота;
- искажение внешнего облика, деформация лица, мутация фаланг, скручивание конечностей;
- почечная недостаточность;
- эректильная дисфункция и бесплодие у мужчин.
Больной лепрой теряет чувствительность, поэтому часто травмируется, из-за чего его внешний вид становится еще более непривлекательным.
Если больной не обращается за медицинской помощью, развивается некротический васкулит, поэтому летальный исход неизбежен.
Профилактика
Профилактические меры:
- укрепление иммунитета;
- сбалансированное питание;
- улучшение качества жизни;
- профилактика инфекционных и воспалительных болезней;
- ведение здорового образа жизни.
Лепра является полностью излечимым заболеванием, но шансы на выздоровление есть только у тех, кто вовремя обратился за диагностикой и лечением. Нужно не забывать, что у этой болезни высока вероятность инвалидизации и летального исхода.
Нет похожих статей.
Проказа (лепра) – это инфекционное заболевание, поражающее кожные покровы и периферическую нервную систему человека. Болезнь проказа считается одним из древнейших заболеваний, упоминания о котором встречаются еще в Ветхом завете. В те времена больные проказой считались «нечистыми». От них шарахались здоровые люди, их подвергали гонениям и лишали права на нормальную жизнь. Пик заболеваемости проказой приходится на 12-14 вв, когда инфекция поражала население практически всех европейских стран.
Для борьбы с проказой средневековые эскулапы применяли многочисленные лепрозории – учреждения, которые занимались выявлением и лечением прокаженных. Первоначально больные проказой располагались на территории монастырей, где им выделились дома и участки для ведения сельхоздеятельности. Фактически, несчастные люди проживали в своеобразных резервациях и не имели возможности общаться с остальным миром. Впрочем, тогда изоляция больных проказой была вполне оправдана и принесла свои плоды. Уже к 16 веку проказа ушла из Европы. Единичные случаи заболевания какое-то время регистрировались на территории средиземноморского побережья и Скандинавии, но до масштабных эпидемий дело так и не дошло.
Сегодня мы знаем о проказе практически все. Вопреки распространенному мнению, инфекция не передается при простом прикосновении к больному и далеко не всегда приводит к смерти. Известно, что болезнь проказа угрожает лишь 5-7% людей, а остальные жители Земли имеют стойкую иммунологическую защиту против возбудителя. Что касается способа передачи инфекции. В большинстве случаев для заражения необходим длительный прямой кожный контакт. Также существует теория, что проказа, симптомы которой могут проявиться и через 10 лет после поражения, проникает в организм при вдыхании бактерий, выделяемых изо рта или полости носа больного человека. Возможно, именно это предположение отчасти объясняет тот факт, что на сегодняшний день в мире зарегистрировано около 11 млн. больных проказой и многие из них не имели никаких кожных контактов с инфицированными людьми.
Что вызывает проказу?
Заболевание проказы вызывается палочковидными микроорганизмами - Mycobacterium leprae . Они были открыты в 1874 году ученым Г.Хансеном. Эти микроорганизмы имеют свойства, близкие к туберкулезным, но не обладают способностью размножаться в питательных средах и зачастую ничем не проявляют себя в течение многих лет. Достаточно сказать о том, что инкубационный период заболевания нередко составляет 15-20 лет, что обусловлено характерными особенностями проказы. Сам по себе он не способен вызвать некроз тканей. Это означает, что деятельность микроорганизмов должна активироваться каким-либо внешними факторами, например, вторичной бактериальной инфекцией, неправильным питанием, загрязненной водой или плохими условиями жизни.
Длительный инкубационный и не менее длительный латентный период часто приводят к тому, что при диагнозе лечение проказы начинается слишком поздно, поскольку врачи испытывают объективные проблемы с ранней диагностикой заболевания.
В настоящее время специалистам известно две формы проказы:
- лепроматозная – возбудитель воздействует в основном на кожные покровы;
- туберкулоидная – по большей части болезнь затрагивает периферическую нервную систему.
Выделяют и пограничную форму проказы, которая имеет тенденцию развития в какой-либо из двух основных типов заболевания.
Симптомы проказы
Туберкулоидная форма имеет следующие характерные симптомы проказы:
- появление четко очерченного пятна, которое постепенно увеличивает в размерах;
- отсутствие волосяных фолликул и потовых желез на пораженной поверхности кожи;
- вблизи пятна четко прощупывают утолщенные нервы;
- атрофия мышц;
- образование нейротрофических язв на подошвах;
- контрактуры кистей и стоп.
По мере того, как прогрессирует болезнь проказа, симптомы заболевания также нарастают. Со временем у больных появляется мутиляция фаланг, язва роговицы и прочие поражения лицевого нерва, приводящие к слепоте.
Лепроматозная проказа проявляет себя обширными поражениями кожи в виде бляшек, папул, пятен и узлов. Как правило, подобные образования возникают на лице, ушных раковинах, локтях, запястьях и ягодицах. Очень часто проказа сопровождается выпадением бровей. Для поздних стадий заболевания характерно искажение черт лица, разрастание мочек ушей, носовые кровотечения, затрудненное дыхание. Также больные проказой страдают от ларингита, охриплостей и кератита. Инфильтрация возбудителей в ткани яичек приводит к бесплодию у мужчин.
Лечение проказы
 На протяжении нескольких столетий против болезни проказы использовалось хаульмугровое масло, однако, современная медицина располагает куда более эффективными средствами, в частности – сульфоновыми препаратами. Они не относятся к специфическим лечебным средствам, но могут остановить развитие инфекции и оказывают общеукрепляющее воздействие на организм.
На протяжении нескольких столетий против болезни проказы использовалось хаульмугровое масло, однако, современная медицина располагает куда более эффективными средствами, в частности – сульфоновыми препаратами. Они не относятся к специфическим лечебным средствам, но могут остановить развитие инфекции и оказывают общеукрепляющее воздействие на организм.
При легких формах заболевания излечение наступает в течение 2-3 лет. Тяжелое течение проказы увеличивает этот срок до 7-8 лет. Добавим также, что недавно были обнаружены штаммы бактерий лепты, устойчивых к дапсону (основной препарат, использующийся в современной медицине), поэтому в последние годы сульфаминовые средства применяются в сочетании с другими лекарствами. Например, при лепроматозном типе инфекции широко используется клофамизин.
Разумеется, исследователи не собираются останавливаться на достигнутом и ищут более действенные способы борьбы с проказой, которые уменьшат сроки лечения и снизят остроту симптомов у тяжелых больных.
Видео с YouTube по теме статьи:
Проказа стала известна еще в далекие времена, когда люди еще не знали, как бороться с данной напастью. Считается, что в Европу эту хворь принесли финикийские мореплаватели, которые побывали в Древнем Египте. Но пик распространения начался в Средневековье, когда инфицированных было настолько много, что властям пришлось строить специальные учреждения для изоляции прокаженных. Такие изоляторы строились при монастырях, куда зараженных отправляли доживать свои последние года. Те люди, у которых замечали язвенные проявления на теле, называли прокаженными и изгоняли из общества. Возбудитель лепры, был описан Г. Гансеном в 1973 г.
О лепре упоминалось и в Библии, а точнее в Ветхом Завете. Где можно найти рекомендации, что совершать с теми людьми, которые заражены кожным нарушением, что необходимо делать с жилищем и одеждой этих зараженных. Например, там, где обитал прокаженный, жилье и всю одежду сжигали. А человек, который болен должен носить порванное одеяние, для того чтобы демонстрировать язвы и тем самым не подпускать к себе личностей здоровых.
Считалось, что это недомогание переходило к здоровой личности через близкие контакты. Поэтому инфицированные людей отправляли в специальные изоляторы или изгоняли. Но эту эпидемию старались остановить и использовали различные масла. Такими маслами были шолмогровое и гиднокарповое, которые предотвращали отпадение ушей, носа и пальцев. Но эти масла имели негативное воздействие на почки из-за содержащихся в них ядов.
Эта хворь в прошлые века росла с большой скоростью в связи с тем, что врачи не боролись с пораженным эпидермисом.
По этой причине больные страдали гнойными язвами и деформацией конечностей и лица. Но медицина XXI века уже намного развита, и эта дерматологическая проблема успешно излечивается.
Это заболевание возникает из-за возбудителя Mycobacterium leprae. Инфицироваться можно только от источника – пострадавшего человека. Инфицирование происходит методом аэрозоля – поступает через воздух, дыхание, попадание слюней на здорового человека.
Как было выяснено, пораженный этой сыпью, при выделении мокроты с помощью кашля, высвобождает приблизительно миллион бактерий. Инфицирование происходит при чиханье, покашливания, выбрызгивает слизистых выделений, которые попадают в дыхательные пути здорового человека. Случалось, что инвазия происходила через маленькие ранки на коже или слизистой оболочки.
Люди со слабым иммунитетом, имеющие хронические болезни, проживающие в плохих условиях — составляют группу риска.
Микроорганизмы попадают в кровеносную систему и находят себе благоприятное место в человеческом теле. Микобактерии начинают размножаться и формируются узелки. Такие образования напоминают бугорки, которые содержат в себе иммунные клетки. Такая бугристость появляется на лице, при этом уродуя и деформируя тело.
Гранулемы растут не только на лице, но и на внутренних органах человека – печени, легких, селезенке, почках и других. Костная ткань, которая поражена гранулемами, становится хрупкой и впоследствии часто ломаются. А когда такие бугорки располагаются в районе нервных путей, то развиваться паралич, питание окружающих тканей возле поражения прекращается.
Симптомы проказы
С момента инфицирования и до проявления соответствующий признаков недомогания может пройти от трех до пяти лет в среднем, но встречались случаи, когда инкубационный период длился и до двадцати.
Незаметные проявления заболевания возникает у инфицированного, на которые, обычно, мало кто обращает внимание.
- общая слабость;
- недомогание;
- хочется постоянно спать;
- человек находится в вялом состоянии;
- чувство разбитости.
Иногда пациенты жалуются на онемение в пальцах, конечностях и образование бугорков на теле, недомогание не выказывает себя быстро и ярко, поэтому с учетом таких незначительных проявлений – диагностировать заболевание на ранних стадиях очень сложно.
Когда болезнь прогрессирует, то у человека постепенно отмирает ткань, поражаются слизистая оболочка и места, которые контактировали с зараженным. При прогрессировании микобактерии проникают в глубокие слои эпидермиса, при этом происходит поражение клеток ЦНС.
Микроорганизмы не служат причиной разрушения костной ткани. Первопричина — несвоевременное терапия инфекционного поражения, при этом появляется некроз тканей на конечностях.
Травмированные места лишаются кровообращения и раны плохо заживают, поэтому образуется вторичное инфицирование и пальцы руки или ногти постепенно отмирают.
В зависимости от того, где расположены язвы, выделяют несколько типов заболевания:
- Лепроматозный тип — самая тяжелая форма, которая трудно поддается лечению и в итоге приводит к инвалидности, а если не начать терапию, то и к летальному исходу. Первые проявления — появление на коже блестящих пятен без определенно четких контуров. У темнокожего человека такая пигментация имеет более светлый окрас, а у белых людей – красный цвет. Инфицированные участки кожи сохраняют свою чувствительность. Через несколько лет в области поражения выпадает волосяной покров, образуются бугорки и припухают.
На лице систематически образуются язвы, которые поражает инфекция. Когда такие раны заживают, то на их месте появляются грубые рубцы, которые уродуют лицо. Первым признаком лепроматозной формы является то, что слизистая оболочка носа поражается и за счет этого модифицируется. При неправильном лечении, страдает слизистая оболочка горла, что приводит к изменению голоса.
Когда процесс инфицирования прогрессирует, начинает теряться чувствительность в нижних конечностях. На поздних этапах поражения новообразующие раны долго не заживают. Лимфатические узлы начинают воспаляться, а у мужчин развивается процесс нагноения в зоне яичек. У пациента чаще всего поражаются глаза, что приводит к слепоте. В костях образуются узелки, особенно в области хрящевого соединения, что в конечном итоге приводит к частым переломам.
- Туберкулезный тип – является сравнительно легким процессом болезни, при котором поражается только поверхностная часть эпидермиса, а нормальная работа внутренних органов не нарушается. На первичной стадии на теле проявляется один очаг инфекции или несколько, в среднем — 5. Со временем единичные поражения, начинают сливаться, образуют одно большое пятно с бордовым контуром, края приподняты, а кожный покров становится тоньше. Места очагов нечувствительны, даже на расстоянии 2 см. Когда эпидермис травмируется, то при неправильном уходе ранки начинают загнивать.
Нервная система поражается, что характерно для туберкулезного вида. Возле таких ранок можно нащупать уплотнения, которые причиняют боль – это утолщение узелков. Движение пальцев руки нарушается, при этом образуются определенные внешние признаки – «птичья лапка», «свисающая стопа».
- Недифференцированный тип – является легкой формой, которая приводит только к поражению кожного покрова и периферических нервов. Появляются на поверхности тела плоские пятна. Если не начать правильное лечение, то этот вид лепры может перейти в туберкулезную форму. При проведении анализа часто не находят возбудителя. Нервные окончания утолщаются в зоне поражения. Появляется боль, присутствует такой симптом, как беганье мурашек, лицо инфицированного деформируется и руки видоизменяются.
Диагностика заболевания
Когда пациент обращается к врачу с высыпаниями на коже, то на первый взгляд, сложно определить, чем вызвано заражение. Поэтому не зря лепру называют «великим имитатором». При первом осмотре, на теле у зараженного человека обнаруживаются изменения цвета кожи, высыпание может быть единичным или множественным, которые находятся в различных местах, имеют разный размер и форму.
Вместе с такими проявлениями могут обнаружиться бугорки, узелки, волоски на пораженном участке выпадают, ногти начинают ломаться, чувствительность эпидермиса уменьшается, где обнаружены язвы и другие нарушения кожного покрова.
При диагностике проверяют изменения температуры тела, наличие чувствительности и боли в месте поражения, имеются ли уплотнения в районе высыпания, но самое важное выяснить есть ли в организме пациента возбудитель с помощью бактериологического и патоморфологического исследования.
Диагностируются все виды недуга при обнаружении определенных симптомов – появление бугорков, которые имеют бурый цвет и жирный блеск, волосяной покров выпадает, чувствительность нарушается, находят утолщенные отростки. С помощью мазков у пациента исследуют на наличие лепрозные бактерии в месте заражения. Затрудняется диагностика, если при липоматозом и недифференцированном типах не обнаруживается возбудитель микобактерия. Чтобы определить вид недуга, необходимо использовать реакцию связывания комплемента (РСК) и ответ организма на преципитацию.
При выявлении больному вводят 1% раствора никотиновой кислоты, после чего сыпь начинает менять цвет на более красный и отекает.
Как проходит стандартная диагностика лепры:
- все тело инфицированного подвергается осмотру, а также слизистой оболочки носа и ротовой полости;
- проверяют лимфосистему, смотрят не увеличены ли лимфоузлы;
- исследуются кости человека, на выявление изменений костной ткани;
- проведение различных проб – на потоотделение, определение уровня чувствительности, введение в организм пациента никотиновой кислоты и др.;
- анализ на наличие возбудителя;
- исследование кусочка кожи, который берется из очаговой зоны.
Лечение проказы
Для лечения заболевания задействовано множество специалистов с разных областей – ортопед, дерматолог, офтальмолог, хирург, физиотерапевты. Чаще всего для лечения назначают — Дапсон. Взрослым — дневная норма от 50- 100 мг медикамента. Дапсон очень долго распадается в организме, что позволяет применять даже беременным.
Существуют и побочная реакция, которая проявляется нечасто – гемолиз, гепатит и дерматит.
Срок лечения при лепроматозном форме происходит в течение 12 недель, за этот период погибает большое количество возбудителей. Но лечение необходимо проводить на протяжении 5-10 лет. А если терапия прекращается, то появляется риск развития рецидивов.
Но как было замечено в последнее время микобактерии стали более устойчивы к Дапсону. Еще одно средство, которое эффективно борется с возбудителем – Рифампицин. На протяжении пяти дней приема при ежедневной дозе 1500 мг средства бактерии не обнаруживаются в очаге заболевания.
Прописывают врачи еще и Клофазимин – который еще недостаточно изучен, но назначается в дозе от 50-200 мг в день. При использовании такого лекарства у белокожих людей возникает красное высыпание, которое препятствует нормальному лечению. Побочное действие — диарея или спазм кишечника.
Существуют и другие лекарственные медикаменты, которые помогают при лечении заболевания: Этионамид, Протионамид, Тиамбутозин, Тиоацетазин и др.
Курация должна проходить с помощью трех медикаментов – Дапсон, Рифампицин и Клофазимин. Терапию продолжают, пока анализы не покажут отрицательные результаты.
К симптоматической терапии добавляют жаропонижающие и обезболивающие препараты. С тяжелой формой лепры бодрятся высокими дозами преднизона 60-120 мг ежедневно. При этом борьба с бактериями должна продолжаться. Талидомид отлично помогает при образовании узлов. Это средство противопоказано женщинам, которые еще собираются рожать детей. При тяжелых рецидивах применяются кортикостероиды, для предотвращения повреждения нервов.
Во избежание инвалидности, необходимо использовать обувь с плотной подошвой или съемными протезами, деформацию кисти возможно предупредить специальными упражнениями или повязки из гипса. В некоторых случаях рекомендуется обратиться за помощью к хирургу, для трансформации сухожилий.
Для восстановления лица прибегают к пластической хирургии. Помощь психолога необходима тем больным, которые были долгое время изолированы от общества.
Эпидемиологически опасная местность
Лепрой зарегистрирована в 93 странах мира, где 73 % пострадавших приходит на Индию, Непал, Танзания и Бирма. По сравнению со Средневековьем, инкубационный период изменился, стал длиннее.
Как считают врачи иммунологи, что у большинства людей на плане есть иммунитет к этому недугу – 95%, а вот остальные 5% стоит опасаться этой инфекции.
Поэтому те люди, которые хотят посетить одну из перечисленных стран, где болезнь встречается чаще всего, должны знать, что вакцины от «проказы» не существует.
Обычные противотуберкулезные прививки являются отличной профилактикой. Всем знакомая прививка БЦЖ является одним из методов профилактики, но применение этой вакцинации разрешается только при поездке, где находится много зараженных. Туристам не рекомендуют вступать в контакт с животными из вышеперечисленных стран.
Осложнения и прогноз жизни
Проблемы после болезни значительны – деформация конечностей, лицевой зоны, влияние на органы человека. При неправильной курации, пальцы ног и рук отмирают. Поражение нервной системы приводит к параличу, а длительное течение инфицирования может привести к слепоте, человек становится уродливым из-за деформации лицевых костей и хрящевой ткани, что в итоге приводит к инвалидности.
Современная медицина может с точностью сказать, что прогноз жизни пациента внушает оптимизм, но лечение длится довольно долго. Случается так, что человек просто сдается и выздоровление не наступает. При таких обстоятельствах высокий процент летального исхода.
Лепра – это не смертельный диагноз, который человека навсегда изолирует от общества.
Излечение и продолжительность жизни значительно выше, чем было раньше. Но стоит помнить, что при правильном и своевременном лечении, человек может избежать инвалидности и осложнений после инфицирования.
Но эффективного лекарства от этого заболевания еще не изобретено, поэтому не стоит медлить с терапией, при появлении первых симптомов. Микобактерии очень плохо реагируют на различные антибиотики и антибактериальные средства. Но ученые продолжают изучать эту болезнь и стремятся найти эффективное лекарство от проказы.
В мире существует множество болезней, которые появились в давние времена и до сих пор поражают человечество. Одна из них - лепра, или же, как ее чаще называют, проказа.
Что это такое?
В самом начале нужно разобраться, что же собой представляет проказа. Болезнь имеет инфекционный характер, хроническую природу. Возбудителем являются микроорганизмы Mycobacterium leprae. В основном проблема затрагивает кожу человека, а также слизистые оболочки и нервную систему. Стоит также сказать о том, что инкубационный период заболевания весьма продолжителен. Так, можно заразиться вирусом, а внешние проявления начнутся только лишь через 5-20 лет. Важно: эта болезнь неизлечима. Однако если вовремя начать терапию, то можно избежать инвалидности.
Распространение
Проказа - болезнь бедных. Заражаются ею чаще всего самые неблагополучные слои населения. В зоне риска беднейшие страны африканского континента, а также Бразилия, Ангола, Непал, Индия и т.д. Но с очагами инфицирования сегодня активно борется мировое сообщество. А с 1995 года каждый человек может получить хорошее, качественное и, главное, бесплатное лечение от данного заболевания.

Немного истории
Проказа - болезнь, которая была известна еще жителям древних цивилизаций (Индии, Китая и Египта). Впервые упоминание о заболевании появилось в 600 году до нашей эры. Строит сказать о том, что в то время, впрочем, как и намного позже, такие больные часто подвергались остракизму (ссылке, изгнанию) не только обществом, но и близкими людьми. С возникновением христианства картина мало изменилась. Люди, больные проказой, считались наказанными Господом за грехи и также отвергались обществом. И только лишь в средине пошлого века были найдены лекарства, которые довольно таки эффективно помогают противостоять заболеванию. А с 1995 года эти препараты в зонах риска предлагаются людям на бесплатной основе. Современное общество к таким людям чаще всего относится толерантно.
Причины возникновения болезни
Как и почему возникает проказа (болезнь)? Причины медикам все еще неизвестны. А все потому, что инкубационный период заболевания очень длительный. Проявиться первые симптомы могут через несколько лет после заражения. Единственное, о чем можно сказать с уверенностью, - дети заражаются проказой чаще и быстрее, нежели взрослые. Заразиться же можно при очень тесном контакте с больным человеком. Если же больной усердно лечится, то через определенное время он становится безопасным для окружающих. При этом активность патогенных организмов не слишком высока. Только лишь немногие могут заразиться проказой от больного человека: люди с ослабленным или еще не полностью сформированным иммунитетом.

Виды проказы
Проказа бывает двух основных видов:
- Туберкулоидная форма. Более легкая. Развивается в том случае, если организм способен противостоять атаке микробактерий.
- Пограничная форма. Несколько тяжелее предыдущей формы. Однако нередко перерастает в лепроматозную форму.
- Лепроматозная проказа. Наиболее тяжелая форма. Развивается в случае сильного ослабления или же поражения иммунитета больного.
Симптоматика
Как проявляется болезнь «проказа»? Симптомы при этом бывают следующие:
- Поражение кожи, тканей, которые контактируют с воздухом. Также поражаются слизистые оболочки носа, рта, нервные окончания, которые находятся на лице человека. Нередко проказа настолько глубоко проникает в кожу, что происходит деструкция нервных волокон. Это и приводит к тому, что человек становится уродливым, искажается его нормальный, первичный облик.
- Проказа - болезнь, которая не является причиной отмирания пальцев на руках. Это происходит благодаря повторному инфицированию (бактериальной инфекции) и некрозу тканей.
- Пораженные участки кожи становятся нечувствительными к боли, холоду, жару.
- Онемение конечностей больного. Также возможна некая потеря чувствительности в конечностях.
- У больного развивается сильная мышечная слабость.

Формы болезни: симптоматика
Протекание болезни по туберкулоиному типу отличается от лепроматозной проказы. В первом случае на теле больного появляются плоские пятна, которые имеют белый или красноватый оттенок, также они нередко покрываются чешуйками. На местах пораженных участков кожи оболочки нервных волокон становятся более плотными, что приводит к снижению их чувствительности. Если же возбудители проникают в самые крупные стволы, могут происходить деструктивные изменения суставов и костей. Чаще всего при этом страдают конечности человека. Однако стоит сказать о том, что при данной форме болезни симптомы могут исчезать сами по себе бесследно и невозвратно. Если же это лепроматозная проказа, то на лице человека чаще всего начинают образовываться так называемые узлы или же бляшки, кожа в этих местах теряет чувствительность, утолщается. На кожных покровах могут образовываться большие грубые складки. Лицо больного чаще всего в таком случае приобретает так называемую форму «львиной морды» - это характерный для лепроматозной проказы симптом.
Диагностика
Проказа (болезнь) - это сложно поддающаяся выявлению проблема. Ведь чаще всего она камуфлируется под иные заболевания и проявиться может через много лет после инфицирования человека. Также требует длительной и основательной диагностики. Что же при этом можно использовать:
- Бактериологический анализ соскоба кожи больного.
- ПЦР (метод полимеразной цепной реакции) - более дорогой, но эффективный метод лабораторной диагностики болезни. Его цель - выявление возбудителей инфекционных заболеваний.
- Лепроминовая проба (нужна для определения формы болезни).

Лечение
Итак, если у человека выявлена проказа (болезнь), лечение проводилось по-разному на каждом этапе исторического развития цивилизации.
- В течение многих столетий лепру (или же проказу) лечили хаульмугровым маслом.
- Далее на смену этому вредству пришли сульфоновые препараты.
- С 1950 года при борьбе с данной проблемой болезнью стал использоваться диафенилсульфон (дапсон). Однако его действие можно было увидеть только по прошествии нескольких лет. Иногда лечение затягивалось и на 8-10 лет. Стоит сказать о том, что данные препараты являются некими замораживателями болезни.
- В начале 80-х годов прошлого века проказу начали лечить комплексно при помощи антибиотиков: это такие препараты, как «Рифампицин», «Дапсон», «Спарфлоксацин».
Осложнения и прогноз
Стоит сказать о том, что проказа - это хроническое заболевание, избавиться от которого невозможно. Можно только затормозить его развитие. Среди осложнений можно назвать следующие:
- Поражение кожных покровов больного до неузнаваемости.
- Поражение и истребление нервной системы человека.
- Также заболевание может привести к слепоте.
Чтобы избежать такого развития событий, болезнь нужно диагностировать на самых ранних сроках. Также надо постоянно бороться с симптоматикой заболевания.

Болезнь бедных?
В свете последних событий общественность начала активно говорить о том, что проказа - это не только болезнь самых бедных слоев населения. Так, некоторые специалисты утверждают, что данное заболевание медленно поражает украинскую элиту. В самом начале речь шла только лишь о бывшем президенте Викторе Ющенко (как говорится, симптомы на лицо и на лице). Далее же ученые начали активно утверждать, что это и болезнь Тимошенко. Проказа в данном случае передалась во время длительного контакта Ющенко и Тимошенко во время Майдана 2004 года. Симптоматика же на Юлии Владимировне проявилась во время ее тюремного заключения. Однако о том, так ли этом на самом деле, достоверной информации на сегодняшний день нет.






